Кожный зуд: причины, виды, диагностика
Зуд относится к самым распространенным жалобам, касающимся кожи. Также данное явление бывает одним из первых симптомов заболеваний внутренних органов, нервной системы, гормональных нарушений и даже опухолей. Именно поэтому в настоящее время зуд расценивают как «междисциплинарный симптом» и в некоторых случаях даже выделяют как отдельное заболевание.
Зуд (pruritus, от лат. prūrio — чесать) – это особое неприятное субъективное ощущение, возникающее при стимуляции кожи или слизистых оболочек каким-либо раздражителем и вызывающее рефлекс расчесывания, трения или сбрасывания раздражителя.
Зуд является одной из форм кожного анализатора, близкой к другим видам кожного чувства (прикосновение, боль). В отличие от боли, вызывающей рефлекс «отстранения, избегания», при зуде возникает рефлекс «обработки». Почесывание, трение, разминание, согревание, щипание зудящих участков приводит к моментальному, но не длительному удовлетворению. Это обусловлено тем, что в процессе расчесывания в нервных окончаниях моделируются более сильные импульсы, которые подавляют проведение более слабых зудовых сигналов от пораженных участков. Сильный зуд облегчается только путем тяжелых самоповреждений, приводящих к замещению ощущения зуда чувством боли. Если зуд существует длительно, то в коре головного мозга формируется очаг патологического возбуждения, и зуд из защитной реакции превращается в стандартную реакцию кожи на различные внешние и внутренние раздражители. В то же время в ответ на длительное расчесывание изменяется и состояние периферических нервных рецепторов, что приводит к снижению порога восприятия зуда. Таким образом формируется «порочный круг», наличие которого и объясняет трудности терапии зуда.
Зуд вызывается механической, термической, электрической или химической стимуляцией безмиелиновых нервных волокон, свободные нервные окончания которых лежат на границе эпидермиса и дермы. Возбуждаются они либо непосредственно, либо опосредованно, путем освобождения различных медиаторов (гистамин, серотонин, протеазы, нейропептиды и др.). Существуют неспецифические факторы, вызывающие зуд (рисунок).
Рис. Неспецифические факторы, провоцирующие зуд
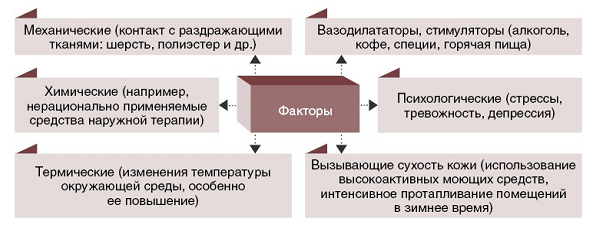
Зуд может ощущаться на коже и реже — на слизистых (полость рта, область уретры, ануса, влагалища).
Различают следующие разновидности зуда:
- физиологический — у совершенно здорового человека (например, при сильном потении, нечистоте кожи, раздражении ее одеждой, мехами, косметическими средствами) и патологический, связанный с тем или иным заболеванием;
- постоянный или периодический (приступообразный, рецидивирующий, интермиттирующий), в т. ч. сезонный;
- по степени распространенности: локализованный (ограничен определенными участками кожного покрова) и диффузный (генерализованный). Резкий и хорошо локализованный зуд называют эпикритическим; жгучий и плохо локализованный — протопатическим;
- по интенсивности (оценивается по последствиям травмы, наносимой коже во время расчесывания): биопсирующий (интенсивный, с расчесами, мешающий спать) и небиопсирующий (слабый, без расчесов, в т. ч.«зуд-парестезию» (чувство покалывания, слабого жжения, ползания мурашек)). На коже в результате расчесывания могут быть экскориации (линейные корочки), кровянистые корочки, пигментация, лихенификация (растирание). Вследствие расчесов вторично могут развиваться пиодермиты (импетиго, фолликулиты, фурункулы);
- по происхождению: центрального (при изменении функционального состояния ЦНС) и периферического генеза; зуд центрального, нервного происхождения (когда не задействованы нервные окончания кожи и чувствительные волокна) возникает при сильных психологических стрессах, при мыслях о возможности заразиться чесоткой или педикулезом. В этом случае зуд исчезает сам, когда разрешается ситуация, его вызвавшая;
- по этиологии: вызываемый эндогенными или экзогенными раздражителями.
При сборе анамнеза и расспросе больного обращают внимание на следующие характеристики зуда: время возникновения, провоцирующие факторы, интенсивность, течение, локализацию, характер
Физиологический зуд возникает в ответ на адекватные раздражения окружающей среды (например, ползанье и укусы насекомых, трение, изменение температуры и др.) и исчезает после устранения причины.
Зуд патологический, который развивается также в ответ на действие пруритогенов (раздражителей), но в условиях измененной реактивности нервной системы, обусловлен изменениями в коже или во всем организме и вызывает сильную потребность избавиться от него путем расчесывания или другими способами. Острые приступы патологического зуда чаще связаны с повышенной чувствительностью к пищевым или лекарственным аллергенам. Хронический патологический зуд может быть вызван аутоинтоксикацией, возникающей при болезни печени, желудочно-кишечного тракта, нарушении обмена веществ и т. д. Кожный зуд может выступать в качестве симптома ряда дерматозов (болезнь Дюринга, крапивница, атопический дерматит, чесотка и др.), но может быть и моносимптомом.
Острый генерализованный кожный зуд чаще является следствием пищевой, медикаментозной аллергии, реакции на холод, тепло и т. д. Нередко он является симптомом тяжелых болезней: сахарного диабета, заболеваний желудочно-кишечного тракта, почек, злокачественных новообразований и др., поэтому необходимо использовать данные анамнеза, клинических и лабораторных исследований для проведения дифференциальной диагностики.
При распространенном кожном зуде иногда приходится проводить дифференциальный диагноз с чесоткой и педикулезом. Отличием обычно служит отсутствие типичной для этих двух паразитарных дерматозов локализации зуда, чесоточных ходов, осложнения пиодермией и др. В сомнительных случаях прибегают к поискам чесоточных клещей. Иногда же проводится пробное противочесоточное лечение.
Ограниченный зуд кожи какой-то одной анатомической области, как правило, вызывается местными причинами. Наличие распространенного и симметричного зуда наводит на мысль о внутренней его природе
Локализованный зуд возникает наиболее часто в области волосистой части головы и аногенитальной зоны и носит приступообразный характер. Причинами развития данного явления в анальной области, как правило, считаются хронические воспалительные процессы в органах малого таза, инфекции, в т. ч. глистные инвазии и др. Длительно существующие ощущения нередко осложняются развитием бактериальной инфекции, кандидоза. Локализованный зуд наблюдается также в области высыпаний при различных кожных болезнях: псориазе, атопическом дерматите и др.
Интенсивность зуда может быть различной степени — от слабой до весьма выраженной. Для более объективной оценки следует уточнить:
- мешает ли зуд засыпанию;
- просыпается ли пациент от зуда;
- мешает ли зуд выполнению повседневной работы.
В зависимости от времени возникновения выделяют ночной, дневной, постоянный, сезонный зуд. Например, при чесотке и распространенной экземе зуд усиливается, когда больные ложатся в постель; анальный зуд, вызванный острицами, возникает между двумя и тремя часами ночи; при психоневрозах — зуд постоянный.
Ощущение зуда может быть «глубоким» или «поверхностным», носить оттенок жжения, покалывания. Например, для герпетиформного дерматита характерен жгучий зуд, особенно волосистой части головы, а парестезия — это чувство покалывания, слабого жжения, ползанья мурашек и т. д., она развивается при повышенной болевой чувствительности кожи и уменьшается при поглаживании или легком давлении на очаг зуда.
Клиническая картина
Чаще зуд возникает пароксизмами вечером или ночью, реже днем, с различной интенсивностью (от слабой до значительной). Следствием сильного зуда (объективными признаками) являются повреждения кожи при чесании — расчесы, в т. ч. и непроизвольные (во сне). Чаще это линейные повреждения разной глубины, с геморрагическими корками. После их отторжения остаются рубчики. При сильных расчесах чувство зуда замещается чувством боли. Кожа в области расчесов инфицируется (пиодермия), в зудящих местах появляются застойная эритема, отрубевидное шелушение, гипо- или гиперпигментация.
Отрицательное влияние сильного зуда на человека заключается в том, что по аналогии с болью зуд нарушает качество жизни, сон (вплоть до бессонницы), не дает сосредоточиться при работе и занимает все мысли больного, рождает депрессию, страх, тревогу, раздражительность, «комплекс мученика» (описаны случаи попыток самоубийства при сильнейшем зуде).
Зуд, сохраняющийся более 6 нед., определяют как хронический. Его частота среди взрослого населения составляет, по данным исследований, 8–9%. Хронические явления наблюдаются при различных кожных болезнях (атопический дерматит/нейродермит, экзема, пруриго, псориаз и т. д.) и системных заболеваниях.
Зудом неясного генеза считается непрерывный или ежедневно возникающий зуд, существующий не менее 2 нед., причина которого остается непонятной даже при тщательном обследовании.
Пациенты с зудом неясного происхождения должны периодически подвергаться повторному обследованию, т. к. заболевание, вызывающее зуд, может проявиться позднее.
Диагностика
Диагностика кожного зуда требует особого внимания, т. к. он может предшествовать проявлению тяжелых заболеваний. Основной задачей является выяснение этиологии зуда. От успешности ее решения зависит результат терапии.
На первом этапе проводится физикальное обследование с углубленным изучением состояния кожи, при наличии кожных проявлений — углубленное дерматологическое исследование. Каждый пациент, страдающий от зуда, должен проверяться на дерматозоонозы. В тех случаях, когда зуд невозможно связать с каким-либо дерматозом, следует искать другие причины. Скрининговое обследование пациента, страдающего зудом, должно включать:
- клинический анализ крови, СОЭ;
- общий анализ мочи с определением белка, сахара, осадка;
- функциональные печеночные пробы — АЛТ, билирубин, щелочная фосфатаза;
- уровень глюкозы натощак;
- уровень холестерина;
- уровень мочевины, мочевой кислоты, креатинина, кислой фосфатазы;
- определение общего белка и белковых фракций;
- уровень железа и железосвязывающая способность сыворотки, насыщение эритроцитов железом;
- анализ кала на скрытую кровь, гельминты и их яйца;
- рентгенографию органов грудной клетки;
- функциональное обследование щитовидной железы, уровень тироксина.
На втором этапе проводятся дополнительные лабораторные, УЗИ, рентгенологические, эндоскопические, гистологические исследования, исходя из целесообразности:
- исключение заболеваний печени: УЗИ, сканирование, биопсия печени;
- исключение заболеваний почек: пиелография, радиоизотопное исследование, биопсия почки;
- исключение заболеваний крови: уровень железа сыворотки, уровень витамина В12 и фолиевой кислоты сыворотки, стернальная пункция, биопсия лимфоузлов, рентгенография позвоночника и костей, лимфоангиография абдоминальных лимфоузлов;
- исключение злокачественных опухолей внутренних органов: УЗИ брюшной полости и малого таза, ирригография с барием, рентгенография желудка с контролем эвакуации бариевой взвеси, ФГДС, бронхоскопия, сканирование печени, рентгенография позвоночника и костей, диагностическая лапаротомия;
- исключение аутоиммунных заболеваний: определение антинуклеарного фактора, электрофорез белков сыворотки, латекс-тест, определение антител к митохондриям;
- исключение неврологических и психических заболеваний: исследование спинномозговой жидкости, психиатрическое обследование.
Зуд, как уже было указано, может быть симптомом различных дерматозов (чесотка, педикулез, атопический дерматит, аллергический дерматит, экзема, микозы, псориаз, красный плоский лишай и др.) или возникать на неизмененной коже при заболеваниях внутренних органов (таблица).
Таблица. Методы для исследования больных с генерализованным зудом
| Метод | Выявляемая патология |
|---|---|
|
|
|
| Исследование крови | |
|
|
|
| Клеточный состав крови | – Анемия (железодефицитная или вызванная хроническим заболеванием). – Полицитемия. – Лейкоз. – Некоторые аллергические состояния (эозинофилия) |
|
|
|
| Уровень азота мочевины и креатинина в крови | Хроническая почечная недостаточность |
|
|
|
| Уровень АлАТ, билирубина, щелочной фосфатазы | Билиарный цирроз. Холестаз. Гепатит |
|
|
|
| Уровень глюкозы крови натощак | Сахарный диабет |
|
|
|
| Уровень тиреоидных гормонов | Гипертиреоз |
|
|
|
| Исследование мочи | |
|
|
|
| Уровень лекарственных препаратов в плазме или в моче | Аллергия к лекарственным препаратам |
|
|
|
| Метаболиты гистамина | Мастоцитоз |
|
|
|
| Анализ кала на яйца глист и паразитов | Паразитарные инвазии |
|
|
|
| Рентгенография грудной клетки | – Лимфома. – Метастазы злокачественных опухолей |
Заболевания и состояния, наиболее часто сопровождающиеся кожным зудом

Зуд при заболеваниях печени и желчевыводящих путей
Основной причиной зуда при заболеваниях печени и желчевыводящих путей является холестаз. Ранее считалось, что зуд возникает от проникновением в кожу желчных кислот; сейчас большинство исследователей придерживаются мнения, что сами желчные кислоты зуда не вызывают, но под их влиянием в коже освобождаются протеазы. Возможно, зуд провоцируют и другие химические соединения, вырабатывающиеся в печени и попадающие в желчь. Определенное значение придают эндогенным опиоидным пептидам, раздражению 5-МТЗ-серотониновых рецепторов. Пруритогенные вещества (вызывающие зуд) высвобождаются при токсическом повреждении плазматических мембран гепатоцитов.
Зуд при внутрипеченочном холестазе. Наблюдается при первичном билиарном циррозе печени (ПБЦ), склерозирующем холангите, хронических гепатитах (особенно алкогольной этиологии), лекарственных гепатитах, сифилитическом поражении печени и др. У больных с ПБЦ зуд встречается в 100% случаев, половина из них впервые обращается за помощью именно по поводу зуда. У многих больных зуд за несколько месяцев и даже за 1–2 года предшествует появлению других симптомов, в частности желтухи. Вначале он может быть локальным (ладони, подошвы), а затем генерализуется и более выражен на конечностях, бедрах, животе, а при механической желтухе — на ладонях, подошвах, межпальцевых складках рук и ног, под тесной одеждой. Зуд усиливается в ночное время, часто сопровождается расчесами. При длительном холестазе активируется тирозиназа эпидермиса и кожа при ПБЦ приобретает темную пигментацию.
Внимание! Внутрипеченочный холестаз может возникать под действием лекарственных препаратов (фенотиазины, толбутамид, эритромицин, анаболики, эстрогены и прогестины и др.). Холестатический зуд разной степени выраженности, как правило, развивается уже при первом приеме гормональных контрацептивов у половины женщин. В течение первых 6 циклов он начинает беспокоить почти 90% женщин. Зуд прекращается после отмены провоцирующего его препарата.
В терминальной стадии печеночной недостаточности зуд нередко исчезает, хотя уровень желчных кислот достигает обычно своего пика. Исчезновение зуда в этих случаях можно считать плохим прогностическим признаком
Холестатическую природу, как правило, имеет зуд беременных. Он возникает у небольшого количества женщин, чаще при сроке беременности более 6 мес. Может сочетаться с умеренной желтухой, всегда предшествуя ее появлению. После родов зуд обычно прекращается. Некоторые авторы считают, что возникновение зуда предвещает преждевременные роды. Также кожный зуд при беременности может вызываться гормональными изменениями и сухостью, растяжением кожи.
Зуд при внепеченочном холестазе. Наблюдается при желчнокаменной болезни, опухолях желчевыводящих путей, головки поджелудочной железы, фатерова соска, желудка, толстой кишки и других заболеваниях, затрудняющих отток желчи в 12-перстную кишку. Обычно интенсивность зуда и желтухи параллельны (при внутрипеченочном холестазе часто зуд доминирует над интенсивностью желтухи).
Диагностика. Проводят комплекс обследований, используемый для диагностики заболеваний печени.
Зуд при почечной недостаточности
При острой почечной недостаточности зуд, как правило, не встречается, это симптом хронической почечной недостаточности (ХПН). Нередко он предшествует другим проявлениям ХПН (полиурия, никтурия, слабость, анорексия и др.). Зуд может быть очень сильным (больные расчесывают тело до крови), хотя описаны и более слабые формы зуда (ощущение попавшего под одежду волоса или ползания там муравьев). В той или иной степени испытывает зуд половина больных ХПН. Механизмы его развития при хронических заболеваниях почек до конца неизвестны. Предполагается, что важную роль играют метаболические нарушения, периферическая полинейропатия, накопление протеаз или кининов-медиаторов зуда, повышение в крови и коже уровня магния и алюминия; гиперкальциемия (кроме зуда, наблюдаются тошнота, рвота, повышение АД); вторичный гиперпаратиреоз, вовлечение в процесс опиоидных рецепторов и повышенная сухость кожи (ксероз). Зуд наиболее выражен в области спины и лица.
Уремический зуд при ХПН может быть локальным или диффузным, более выражен на коже шеи, плечевого пояса, конечностей, гениталий, в носу. Зуд интенсивный, усиливается в ночное время или сразу после диализа, а также в летние месяцы.
Зуд развивается, как правило, через 2–3 мес. после начала гемодиализа, в 25–50% случаев носит генерализованный, в остальных случаях — локализованный характер
Диагностика. Проводят обычный комплекс обследований, используемый для диагностики ХПН. Необходимо исключить другие причины зуда, не связанные непосредственно с заболеванием (холестаз, лекарственные влияния, аллергический контактный дерматит и т. п.).
Зуд при эндокринных заболеваниях
Гипертиреоз (болезнь Грейвса). Зуд при тиреотоксикозе наблюдается при длительно текущем, плохо пролеченном заболевании. Обычно он диффузный, неяркий, непостоянный, иногда сопровождается крапивницей. Появление зуда связывают с повышением активности кининов в коже. Имеет значение и постоянное повышение температуры кожи из-за периферической вазодилатации. При этом снижается порог восприятия зуда. Купируется после достижения эутиреоза.
Гипотиреоз. Зуд при гипотиреозе встречается нечасто, обычно бывает умеренным. Его связывают с сопутствующим ксерозом (сухостью кожи). Купируется после назначения тироксина.
Сахарный диабет. Генерализованный кожный зуд наблюдается при диабете редко. Чаще встречается локальный зуд: перианальный, в области вульвы (свидетельствует о сопутствующем кандидозе), волосистой части головы, слуховых проходов (как полагают, связанный с диабетической полинейропатией).
Климактерический зуд отмечается преимущественно в аногенитальной области, в подмышечных складках, на груди, языке, небе, нередко имеет приступообразное течение.
При гиперфункции паращитовидных желез зуд может сопровождаться чувством жжения, покалывания, «ползания мурашек». Недостаток витамина D, минералов, железа в ряде случаев также приводит к развитию данного явления.
Диагностика. Проводят комплекс обследований, используемый для диагностики эндокринных заболеваний.
Зуд при гематологических заболеваниях
Полицитемия. Зуд наблюдается у половины больных с данным заболеванием в основном на голове, шее, конечностях и чаще всего бывает аквагенным, т. е. появляется или усиливается при воздействии горячей воды. Уже через несколько минут после контакта с водой у большинства больных возникает мучительное «покалывание» кожи, а затем — нестерпимый зуд. У ряда больных развивается аквагенная крапивница. Описаны случаи однотипных реакций как на горячую, так и на холодную воду. У некоторых больных зуд появляется только в период охлаждения после горячей ванны или душа (в этих случаях следует сразу после ванны ложиться в теплую постель). Аквагенный зуд обычно колющий, жгучий, может за несколько лет предшествовать появлению других симптомов заболевания.
Другие хронические лейкозы. Помимо полицитемии зуд наиболее характерен для таких лейкозов, как хронический моноцитарный лейкоз и хронический лимфолейкоз. В области зудящих участков часто наблюдаются волдыри и папулы. Для больных с хроническим лимфолейкозом типичны выраженные местные реакции (гиперемия, уртикарии с сильным зудом) на укусы комаров. Если при хроническом лимфолейкозе развивается лимфоидная инфильтрация кожи (лейкемиды), то зуд может резко усилиться. Нехарактерен зуд для хронического миелолейкоза и сублейкемического миелоза, редко встречается при множественной миеломе, болезни Вальденстрема.
Железодефицитная анемия (ЖДА). При ЖДА у некоторых больных бывает периодический кожный зуд, часто аногенитальный. Сила зуда сопоставима со степенью дефицита железа. Механизм его развития точно не установлен. Зуд купируется препаратами железа.
Диагностика. Проводят комплекс обследований, используемый для диагностики заболеваний крови.
Зуд при лимфопролиферативных заболеваниях
Лимфогранулематоз, неходжкинские лимфомы. Зуд при лимфогранулематозе наблюдается в 1/3 случаев, нередко сопровождается другими кожными проявлениями: отечные папулы, дисхромия, лихенификация, выраженные расчесы. Он отличается резистентностью к терапии (кроме специфической) и может усиливаться после приема алкоголя («алкогольная проба»). Это сопровождается также появлением болей в лимфатических узлах и болезненности при их ощупывании. При лимфопролиферативных заболеваниях медиаторами зуда предположительно являются лейкопептидазы, выделяемые патологическими лимфоцитами или (при лимфогранулематозе) клетками Березовского — Штернберга.
Болезнь Сезари (Sezary). Это вариант Т-клеточной лимфомы кожи. Возраст больных обычно пожилой, чаще болеют мужчины. Основная жалоба пациентов — сильный генерализованный зуд. Он возникает на фоне «эксфолиативной эритродермии»: почти вся поверхность кожи представляет собой сливную эритему с шелушением и утолщением кожи («синдром краснокожего»). Позднее возможна пигментация кожи. Волосы на участках поражения выпадают. Наблюдаются гиперкератоз ладоней и подошв, дистрофия ногтей. Изредка встречается генерализованная лимфаденопатия и увеличение печени. Без лечения болезнь неуклонно прогрессирует.
Основная причина смерти пациентов с болезнью Сезари — присоединение инфекции или перерождение в саркому (крупноклеточную лимфому)
Диагностика. При анализе периферической крови часто отмечают лейкоцитоз. В лейкоконцентрате 15–30% составляют клетки Сезари. При лейкемизации большое количество этих клеток определяется как в периферической крови, так и в стернальном пунктате. Проводят биопсию кожи: в верхних слоях дермы — диффузные скопления лимфоцитов (среди них — много клеток Сезари: атипичных лимфоцитов с характерными «церебриформными» ядрами, которые имеют внешнее сходство с извилинами головного мозга); в эпидермисе — так называемые микроабсцессы Потрие (Potries). При иммунофенотипическом исследовании клеток Сезари определяются маркеры Т-лимфоцитов.
Грибовидный микоз. Заболевание во многом сходно с болезнью Сезари и также относится к группе Т-клеточных лимфом кожи.
Главная жалоба при этом — на мучительный невыносимый зуд. Он может за много месяцев предшествовать другим проявлениям заболевания. При прогрессировании болезни зуд усиливается, что имеет прогностическое значение. На коже возникают крупные сливные пятна, псориазоподобные бляшки, красно-синюшные опухолевидные разрастания. На лице они могут образовывать картину «львиного лица». Волосы на пораженных участках отсутствуют. Фоном может быть эритродермия, кератодермия. Позднее увеличиваются лимфатические узлы (вначале — подмышечные и паховые). Возможна лейкемизация и перерождение в лимфосаркому.
Диагностика. При исследовании в периферической крови обнаруживаются лейкоцитоз до 20×109/л, эозинофилия. В лейкоконцентрате находят атипичные лимфоциты, но их меньше, чем при болезни Сезари. Исследование костного мозга в данном случае малоинформативно. При эритродермии повышена активность ЛДГ. УЗИ, КТ позволяют обнаружить некоторое увеличение печени и селезенки, прикорневых лимфатических узлов. Основным методом диагностики является биопсия кожи. При этом выявляют разрастание лимфоидных клеток сплошным пластом и в поверхностных, и в глубоких слоях дермы, в эпидермисе — микроабсцессы Потрие.
Зуд при дерматологических заболеваниях
При жалобах больного на зуд необходимо его тщательно осмотреть, чтобы увидеть проявления дерматологических заболеваний. Их не следует путать с вторичными кожными изменениями, которые являются следствием зуда (расчесы, корочки, пиодермия).
Условно можно выделить группу кожных заболеваний, для которых характерен более сильный зуд. Это крапивница, аллергический дерматит, красный плоский лишай, токсикодермия; герпетиформный дерматоз Дюринга (During), вызывающий приступы мучительного зуда, ограниченный и диффузный нейродермит, монетовидная экзема, дисгидротическая экзема, герпес беременных, локальный амилоидоз кожи и др. (таблица).
Таблица. Зуд при различных кожных заболеваниях
| Заболевания, часто сопровождающиеся зудом | Заболевания, редко сопровождающиеся зудом | ||
|---|---|---|---|
|
|
|||
| Воспалительные дерматозы | Атопический дерматит, контактный дерматит, экзема, красный плоский лишай, пруриго, псориаз, себорейный дерматит, мастоцитоз, розовый лишай Жибера, крапивница | Воспалительные дерматозы | Склеродермия и склероатрофический лихен, болезнь Девержи |
|
|
|||
| Инфекционные дерматозы | Вирусные инфекции, импетиго, педикулез, чесотка | Генодерматозы | Болезнь Дарье, болезнь Хейли — Хейли |
|
|
|||
| Аутоиммунные дерматозы | Буллезные дерматозы, в т. ч. герпетиформный дерматит Дюринга | Опухоли | В-клеточная лимфома кожи, базалиома, плоскоклеточный рак кожи |
|
|
|||
| Опухоли | Т-клеточная лимфома кожи | Другие состояния | Рубцы |
Контактный дерматит. Заболевание, как правило, развивается в области кистей после более или менее длительного контакта участка кожи больного с раздражающим веществом (аллергеном, например лекарство, краситель и пр.). Характерные симптомы: местный выраженный зуд, покраснение пораженного участка кожи, появление волдырей с их последующим вскрытием и изъязвлением.
Атопический дерматит, как правило, поражает лицо, шею, конечности и переднюю поверхность живота ребенка. У детей первого года жизни атопический дерматит связан, главным образом, с аллергией на компоненты питания, а также может наблюдаться при кишечном дисбактериозе. Симптомы: кожный зуд, покраснение кожи, появление корочек в пораженной области.
Крапивница. Отличительной особенностью заболевания является непродолжительность проявлений: как правило, кожные симптомы крапивницы существуют не более суток. Другим проявлением аллергической реакции может быть отек Квинке или анафилактический шок. Оба этих опасных состояния в начале проявляются распространенным зудом. Симптомы крапивницы: кожный зуд с покраснением и отеком на четко-очерченных участках кожи (чаще всего на животе, в области крупных суставов, на тыльной стороне кистей).
Умеренный или слабый зуд более характерен для таких заболеваний, как фототоксическая эритема, псориаз (особенно часто бывает зуд при поражении волосистой части головы; расчесывание бляшек ведет к появлению новых высыпаний — феномен Кебнера), себорейная экзема, розовый лишай, пиодермиты, ксеродермия, микозы кожи и др.
Диагностику и лечение указанных заболевании осуществляет дерматолог.
Паранеопластический зуд. При зуде неясного генеза у лиц старше 50 лет необходимо исключить его паранеопластическую природу. Зуд при опухолях встречается нечасто (около 3% случаев), в основном при аденокарциномах и плоскоклеточных раках (желудка, поджелудочной железы, легкого, шейки матки, молочной железы, простаты и др.). Для его развития большое значение имеют аутоиммунные реакции, протекающие с высвобождением пруритогенных веществ.
Зуд может быть первым проявлением онкологического процесса. Описаны случаи зуда, продолжавшегося в течение нескольких лет до проявления других признаков опухоли
Паранеопластический зуд иногда проявляется за несколько лет до проявления заболевания. Он может быть локальным или генерализованным, различной интенсивности. У трети больных при зуде отсутствуют изменения кожи, у 2/3 наблюдаются экскориации, геморрагические корочки, лихенификации, участки гипер- или депигментации.
При некоторых формах рака наблюдается специфическая локализация зуда: например, при раке простаты — зуд мошонки и промежности; при раке шейки матки — зуд влагалища; при раке прямой кишки — зуд перианальной области; при опухолях мозга, обычно локализующихся в лобных долях, — интенсивный зуд в области ноздрей.
Диагностика. Проводят комплексное обследование для обнаружения первичной опухоли.
Зуд при мастоцитозе. Понятие «мастоцитоз» включает группу заболеваний, в основе которых лежит пролиферация тучных клеток (мастоцитов, лаброцитов) и инфильтрация ими кожи (при кожных формах болезни) или, кроме того, внутренних органов и тканей (при системном мастоцитозе). Вариантами кожного мастоцитоза являются пигментная крапивница, мастоцитома кожи (мастоцитарный невус) и стойкая пятнистая телеангиэктазия. К генерализованному мастоцитозу относят системный мастоцитоз с первичным поражением кожи, тучноклеточный лейкоз (очень редкий вариант хронической лейкемии) и тучноклеточную саркому. Этиология мастоцитоза неизвестна. Патогенез зуда не вполне ясен, хотя многие традиционно связывают его с выделением гистамина из тучных клеток. Из кожных форм мастоцитоза зуд характерен, в основном, для пигментной крапивницы.
Пигментная крапивница возможна в любом возрасте, но преобладает у детей, особенно в первые 2 года жизни. У нее приступообразное течение: при обострении возникают высыпания — вначале зудящие пятна, затем волдыри, слегка выпуклые папулы. Они сопровождаются мучительным зудом, гиперемией и отечностью кожи, которая приобретает тестоватую консистенцию. Зуд провоцируется поглаживанием, растиранием, сдавлением кожи, приемом некоторых лекарственных препаратов (декстран, полимиксин В, кодеин, морфин и др.). Механические воздействия на кожу (обычно трение) вызывают появление волдырей: положительный симптом Дарье — Унны. Такое же действие может оказывать прикосновение к коже теплого предмета. В дебюте болезни преобладают поражения кожи туловища. С годами при рецидивах площадь поражения увеличивается. Высыпания захватывают лицо, конечности (кроме ладоней и подошв). При регрессии элементов остаются стойкие пятна буровато-коричневого цвета. Пигментация связана с накоплением меланина в базальном слое кожи. Иногда процесс самопроизвольно приостанавливается.
У детей в большинстве случаев пигментная крапивница проходит самостоятельно, у взрослых такое выздоровление наблюдается редко и довольно часто происходит трансформация в системный мастоцитоз
Системный мастоцитоз. Изменения кожи и слизистых сходны с пигментной крапивницей: уртикарные элементы с пигментацией при их регрессии, сильный зуд. Могут наблюдаться округлые овальные пятна, узелки темно-красного или коричневого цвета. Симптом Дарье — Унны положительный в ответ на трение или воздействие тепла. Позднее присоединяются «приливы» с гиперемией кожи, диареей, снижением АД, тахикардией (все это связывают с влиянием гистамина). Возможны головная боль, одышка или ощущение удушья. Возникающий бронхоспазм — в отличие от бронхиальной астмы — купируется антигистаминными средствами.
При системном мастоцитозе часто увеличиваются периферические лимфоузлы: паховые, шейные, локтевые. Возможна гепатомегалия. Тучноклеточная инфильтрация печени провоцирует развитие ее фиброза. У половины больных увеличивается селезенка.
Со стороны ЖКТ наблюдаются эпизодические боли в животе, метеоризм, тошнота, рвота, поносы; чаше обычного встречается язвенная болезнь желудка и 12-перстной кишки (влияние избытка гистамина). У некоторых больных развивается синдром мальабсорбции. Появляются частые боли в костях. При системном мастоцитозе повышается частота таких гематологических заболевании, как хронический миелолейкоз, хронический лимфолейкоз, полицитемия.
Диагностика. При клиническом анализе крови выявляют анемию, лейкоцитоз, эозинофилию, иногда — тромбоцитопению. Мастоциты в периферической крови обнаруживают редко. При рентгенографии костей наблюдают явления остеопороза и остеосклероза (следствие влияния на костную ткань избытка нейтральных протеаз и кислых гидролаз, выделяемых тучными клетками). Сцинтиграфия скелета подтверждает эти изменения. В пунктате грудины отмечают повышенное количество мастоцитов, в крови и особенно в моче — гистамина. Биопсия кожи и лимфоузлов позволяет выявить клеточную пролиферацию из тучных клеток (без признаков атипизма) с примесью эозинофилов, фибробластов, гистиоцитов и лимфоцитов. Необходимо дифференцировать эти изменения от реактивной мастоцитоплазии при лимфомах.
Зуд, вызванный приемом лекарственных препаратов
Зуд, возникающий на фоне приема лекарственных средств, может быть связан с различными механизмами. Некоторые препараты вызывают внутрипеченочный холестаз с зудом. Многие лекарственные средства провоцируют зуд за счет аллергических реакций, при этом часто наблюдается крапивница. Ряд препаратов обладает гистаминвысвобождающим действием (антибиотики, аспирин, белладонна, хинидин и др.) При в/в лечении антибиотиком ванкомицином изредка возникает так называемый синдром красного человека или красной шеи. Для него характерна эритема верхней части тела с сильным зудом и иногда — с развитием ангионевротического отека лица. Поскольку в этом случае помогают антигистаминные средства, синдром рассматривается как гистаминоподобная реакция. Зудом может сопровождаться прием больших доз никотиновой кислоты, рекомендуемых при лечении атеросклероза. Введение некоторых кровезаменителей на основе оксиэтилированного крахмала может вызывать сильный генерализованный зуд, механизм которого не вполне выяснен. Зуд может сохраняться до 1 года после прекращения лечения.
Для диагностики наибольшее значение имеет лекарственный анамнез.
Зуд на фоне приема наркотиков
Наркотические средства способны вызывать генерализованный зуд за счет центральных механизмов, а также провоцируя дегрануляцию тучных клеток. Поэтому при лечении всякого зуда следует избегать назначения опиатов. Хронический упорный зуд наиболее характерен для использующих героин, при приеме кокаина нередко встречается ощущение ползания насекомых по коже или внутри нее.
При диагностике наркомании помогают следующие признаки: особенности поведения больного, следы в/в инъекций на конечностях, мидриаз, своеобразный блеск глаз и т. д.
 Медицинский информационно-справочный ресурс
Медицинский информационно-справочный ресурс